
Chères consœurs, chers confrères,
La santé reproductive masculine occupe aujourd’hui une place centrale dans la prise en charge globale de la santé de l’homme. Loin d’être un problème isolé, l’infertilité masculine représente un véritable marqueur de santé générale, associé à des risques significatifs de pathologies systémiques multiples. Cette édition de la FFER NEWS, portée par la SALF, est entièrement consacrée à la santé reproductive masculine. De l’impact de l’IMC sur la fertilité à la prise en charge des blessures médullaires, en passant par l’actualisation des données sur la contraception masculine et les perspectives du congrès de la SALF 2026, l’objectif est de considérer la fertilité de l’homme comme un véritable marqueur de santé globale et un terrain privilégié de prévention.
1. IMC et (In)Fertilité Masculine
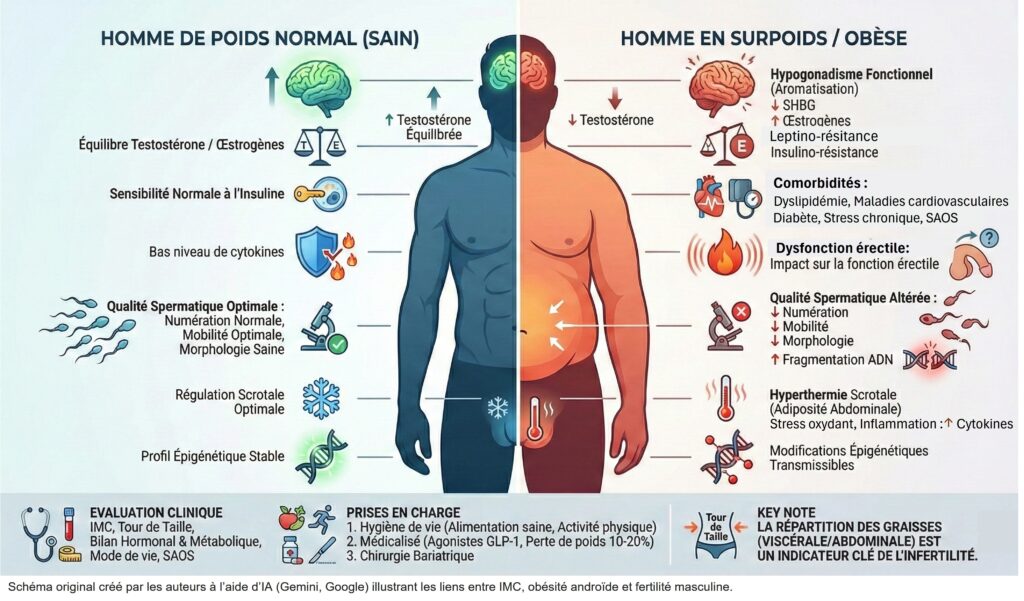
L’augmentation constante du surpoids et de l’obésité chez l’homme en âge de procréer impose de regarder la fertilité masculine avec un prisme plus large que celui des seules explorations classiques. Dans nos consultations, il devient difficile d’ignorer qu’un même patient peut cumuler anomalies spermatiques modérées, hypogonadisme discret et excès pondéral significatif, sans que ces dimensions soient réellement articulées entre elles. Interroger la place de l’IMC, de la répartition de la masse grasse et du profil métabolique dans l’évaluation d’un homme infertile, c’est donc accepter que la fonction reproductive soit aussi le reflet de sa santé globale, présente et future.
L’indice de masse corporelle (poids/taille²) reste l’outil le plus utilisé pour classer le statut pondéral (surpoids ≥ 25 kg/m², obésité ≥ 30 kg/m²), avec toutefois des limites bien connues puisqu’il ne distingue ni masse maigre et masse grasse, ni graisse sous‑cutanée et viscérale. Il demeure néanmoins un point d’entrée efficace pour repérer les hommes à risque. En France, plus de la moitié des hommes adultes présentent aujourd’hui un surpoids ou une obésité, avec une progression continue depuis les années 1990. Les grandes études épidémiologiques montrent une relation dose–réponse entre IMC masculin et hypofertilité du couple : quand l’IMC s’élève, la probabilité de conception diminue, le délai à concevoir s’allonge et la fréquence des oligo‑ et azoospermies augmente.
Sur le plan mécanistique, l’excès de tissu adipeux, en particulier abdominal, s’accompagne d’un véritable dérèglement endocrine et inflammatoire : excès de leptine et de cytokines pro‑inflammatoires, baisse de l’adiponectine, insulino‑résistance, augmentation de l’aromatisation des androgènes en œstrogènes. Il en résulte un hypogonadisme « fonctionnel », associant baisse de la testostérone totale et libre, diminution de la SHBG, sans élévation franche de la FSH et de la LH. La spermatogenèse est, elle aussi, impactée : stress oxydatif accru dans le testicule et l’éjaculat, hyperthermie scrotale liée à l’adiposité abdominale, modifications du microbiote et altération de la barrière hémato‑testiculaire. À plus long terme, l’obésité paternelle s’accompagne de modifications épigénétiques des spermatozoïdes (modifications de la méthylation de l’ADN, des histones et du profil de petits ARN non codants), pouvant influencer le métabolisme et la fertilité de la descendance.
Les méta‑analyses confirment ces observations : corrélation négative, dose‑dépendante, entre IMC et qualité spermatique, courbe en « J » entre IMC et risque de numération basse, augmentation du risque de fragmentation de l’ADN spermatique chez les hommes obèses. Chez l’adolescent, l’obésité est en outre associée à une puberté plus précoce, suggérant que les effets du dérèglement pondéral sur la sphère reproductive peuvent s’installer très tôt.
Dans ce contexte, la consultation d’infertilité doit être envisagée comme une fenêtre d’intervention privilégiée. L’évaluation de l’homme ne devrait plus se limiter au spermogramme, mais intégrer systématiquement IMC, tour de taille, pression artérielle, examen andrologique complet, ainsi qu’un bilan biologique ciblant à la fois l’axe gonadotrope (testostérone totale matinale, SHBG, ± LH/FSH) et le profil métabolique (glycémie, bilan lipidique, enzymes hépatiques, ± dépistage d’un SAOS). L’entretien doit explorer les déterminants de mode de vie, alimentation, activité physique, temps d’écran, tabac, alcool, sommeil, car ils sont clairement des facteurs modifiables au cœur du lien entre environnement, nutrition et fertilité masculine.
La prise en charge repose en premier lieu sur une intervention structurée sur le mode de vie : alimentation de type « saine » (fruits, légumes, poissons, céréales complètes, oméga‑3, antioxydants) et augmentation de l’activité physique, dont plusieurs études ont montré l’impact favorable sur la numération, la mobilité et la morphologie spermatiques, ainsi que sur la capacité antioxydante. Chez les hommes présentant une obésité avérée avec comorbidités, les traitements de l’obésité (agonistes des récepteurs du GLP‑1, bi‑agonistes GLP‑1/GIP, puis chirurgie bariatrique dans les formes sévères) peuvent contribuer, en partenariat avec les équipes de nutrition et d’endocrinologie, à restaurer un environnement hormonal et inflammatoire plus favorable à la spermatogenèse. Les essais avec le liraglutide, le sémaglutide et le tirzépatide montrent des pertes de poids de 10 à plus de 20% du poids initial, avec une amélioration du profil métabolique et un bénéfice cardiovasculaire démontré pour le sémaglutide. Positionnés en seconde intention, après échec d’une prise en charge conventionnelle, ces traitements doivent être prescrits et réévalués par des équipes spécialisées, en lien étroit avec l’AMP. Pour l’andrologue, l’objectif est de créer un environnement hormonal et inflammatoire plus favorable à la spermatogenèse : amélioration de l’insulino‑résistance, remontée de la testostérone, réduction du stress oxydatif, meilleure fonction érectile.
Enfin, la conception contemporaine de l’obésité dépasse le simple seuil d’IMC ≥ 30 kg/m² pour se centrer sur l’excès de tissu adipeux associé à des complications métaboliques, cardiovasculaires et reproductives. En andrologie, l’attention se porte tout particulièrement sur la graisse viscérale et l’obésité androïde : la répartition abdominale de la graisse, évaluée par le tour de taille, le rapport taille/hanche et les critères de syndrome métabolique, est plus étroitement corrélée aux anomalies hormonales, à l’hyperthermie scrotale, au stress oxydatif et aux altérations spermatiques que l’IMC isolé. Intégrer ces paramètres dans le bilan d’infertilité masculine permet de mieux stratifier le risque et de rapprocher la prise en charge andrologique de la médecine métabolique et cardiovasculaire, au bénéfice du projet parental mais aussi de la santé à long terme de l’homme.
2. Blessures Médullaires et Fertilité Masculine : Dernières Recommandations

La SALF a participé à la rédaction des recommandations françaises 2025 pour la préservation de la fertilité des blessés médullaires, publiées en janvier 2026 doi: 10.1016/j.fjurol.2025.102954. Ces recommandations sont basées sur une revue systématique d’études publiées entre janvier 1990 et juin 2024, réalisée selon les critères PRISMA, visant à homogénéiser les approches thérapeutiques et à réduire les inégalités d’accès aux soins pour cette population vulnérable.
Elles s’inscrivent dans un contexte épidémiologique marqué par environ 2 000 nouveaux cas de traumatismes médullaires par an en France, dont 1 500 touchent principalement des jeunes de 15 à 25 ans. En 2022, environ 54 470 hommes étaient atteints de lésions médullaires. Les hommes représentent 79% des cas avec un sex-ratio de quatre hommes pour une femme. L’âge moyen au moment de l’atteinte est de 42 ans, avec un pic de fréquence entre 20 et 30 ans. Les accidents de la voie publique constituent la première cause, suivis des chutes et des accidents sportifs.
Chez l’homme blessé médullaire, la fertilité peut être altérée par la dyséjaculation, les séquelles infectieuses obstructives et/ou parenchymateuses, l’hyperthermie testiculo-épididymaire chronique, et/ou le stress oxydant. Après une lésion médullaire, l’écrasante majorité des hommes ne peuvent pas engendrer sans intervention médicale. Les facteurs contributifs incluent les troubles de l’érection et de l’éjaculation, ainsi qu’une altération marquée des paramètres spermatiques caractérisée par une concentration normale mais une mobilité et viabilité anormalement faibles des spermatozoïdes. La leucocytospermie est habituelle, avec des concentrations élevées de cytokines pro-inflammatoires dans le sperme qui altèrent la mobilité spermatique.
Le groupe de travail a pris position pour une information précoce des patients blessés médullaires sur l’impact de la lésion médullaire sur leur fertilité, les bénéfices de la congélation de spermatozoïdes, les modalités de prélèvement et de conservation, en fonction de leur niveau lésionnel et de leur type de lésion (complète ou incomplète). L’information du patient sur l’impact de la lésion médullaire sur sa fertilité et les probabilités de succès des différentes techniques de recueil de sperme est cruciale et répond aux exigences légales. L’impact de la cryoconservation sur les spermatozoïdes des blessés médullaires semble comparable à celui observé chez les autres patients infertiles. Le taux d’éjaculation par masturbation ou vibrostimulation ne semble pas corrélé à l’ancienneté de la lésion médullaire.
La préservation de fertilité en urgence au moment de la lésion n’est pas recommandée. Le groupe de travail préconise une préservation de fertilité précoce, durant l’année de réadaptation après la lésion médullaire, selon un algorithme graduel à adapter au niveau et au type de lésion :
- Masturbation : première ligne, particulièrement efficace chez les patients avec lésion incomplète, indépendamment de l’ancienneté de la lésion,
- Vibrostimulation : recommandée en cas d’échec de la masturbation, surtout pour les lésions supra-sacrées (>T10). Réglages optimaux : fréquence 100 Hz, amplitude 2,5 mm. La vibrostimulation permet d’obtenir une concentration et une mobilité des spermatozoïdes plus élevées en cas de lésions cervicales par comparaison aux lésions thoraciques. Les alpha-adrénergiques comme le chlorhydrate de midodrine peuvent être associés pour optimiser l’efficacité. En raison du risque d’hyperréflexie autonome, une surveillance hémodynamique est indispensable durant la vibrostimulation et l’électroéjaculation, avec discussion d’une administration d’antihypertenseurs,
- Electrostimulation : proposée en deuxième ligne après échec de la vibrostimulation, particulièrement pour les lésions situées sous T10,
- Prélèvement chirurgical : biopsie testiculaire ou extraction épididymaire en cas d’absence de spermatozoïdes utilisables après les autres méthodes.
La préservation de la fertilité doit être proposée de manière systématique et précoce à tous les hommes blessés médullaires de moins de 60 ans. Cette proposition doit être renouvelée plusieurs fois, en particulier à la majorité chez l’adolescent. Un parcours de soin coordonné, auprès d’intervenants pluridisciplinaires, est recommandé dans ce but. L’équipe pluridisciplinaire doit être en lien avec le référent pour la préservation de la fertilité de l’établissement le plus proche. Le parcours de soin doit être structuré et formalisé afin d’éviter les délais. Un entretien psychologique peut aider le patient dans ce parcours de préservation de la fertilité, qui s’inscrit dans un cadre réglementaire strict défini par l’article L.2141-11 du Code de la santé publique.
Pour prévenir les risques d’infertilité, le groupe de travail a souligné l’intérêt du sondage urinaire aseptique intermittent comme mode mictionnel et de la prévention des infections génito-urinaires. Le sondage intermittent, lorsqu’il est possible, est supérieur aux autres méthodes de gestion de la vessie neurologique pour maintenir la fertilité. La leucocytospermie, fréquente chez ces patients, peut être associée à une oxydation spermatique compromettant les fonctions spermatiques. L’antibiothérapie continue ne présente aucun avantage par rapport à l’antibiothérapie de courte durée avant stimulation de l’éjaculation et favorise la résistance bactérienne ; les infections urinaires symptomatiques doivent être diagnostiquées et traitées conformément aux recommandations en vigueur.
En cas de projet parental, la ré-évaluation du réflexe éjaculatoire et des paramètres spermatiques, ainsi que l’évaluation des paramètres de fertilité de la conjointe sont à réaliser. Les techniques d’assistance médicale à la procréation à partir de sperme recueilli chez les blessés médullaires confèrent des résultats similaires à ceux de la population générale infertile, que le sperme soit frais ou congelé. Les techniques chirurgicales de prélèvement permettent d’obtenir des grossesses et naissances viables chez les patients non répondeurs aux autres méthodes.Deux algorithmes décisionnels sont proposés : pour la démarche de préservation de fertilité, et pour le projet parental (avec ou sans préservation de fertilité préalable).
3. Contraception Masculine : État des Lieux et Perspectives
L’accès à une contraception masculine efficace se rapproche !
Le seuil contraceptif à atteindre est de ≤1 million de spermatozoïdes/mL.

Côté contraception hormonale, le principe est une interruption réversible de la spermatogenèse par une administration exogène d’hormones qui suppriment les synthèses de FSH et LH. Des essais cliniques de phase II incluant plus de 460 couples sont en cours aux USA et en Europe : les plus avancés concernent un gel transdermique d’application quotidienne, combinant Nestorone (à visée frénatrice de l’axe gonadotrope) et Testostérone (à visée compensatrice de l’inactivation des cellules de Leydig). Ils montrent la sécurité, l’efficacité, la réversibilité et l’acceptabilité de la méthode, incluant le développement de dispositifs de comptage des spermatozoïdes dans le sperme, utilisables à la maison par les patients.
Côté contraception déférentielle réversible, le principe est l’injection intra-déférentielle d’un hydrogel permettant une occlusion déférentielle réversible. Deux solutions sont actuellement en essai clinique : le RISUG développé en Inde et l’ADAM développé aux USA. Le RISUG fait l’objet d’un essai clinique de phase III chez l’Homme, après plusieurs publications ayant montré chez l’animal sa sécurité, son efficacité et sa réversibilité. L’ADAM a récemment montré son efficacité et son innocuité chez l’animal.
D’autres méthodes sont également en voie de développement, sans avoir encore atteint le stade de l’essai clinique chez l’Homme, en particulier :
- Plusieurs dispositifs de contraception masculine thermique (anneau ou sous-vêtements permettant le maintien des testicules en position inguinale 15 heures par jour). Le principe est l’interruption réversible de la spermatogenèse par une hyperthermie testiculo-épididymaire chronique. Ces dispositifs, tous développés en France, réalisent actuellement les tests d’innocuité et de performance afin d’obtenir un marquage CE de dispositif médical.
- Un implant sous-cutané d’action longue, permettant une altération de la mobilité et de la fécondabilité des spermatozoïdes durant 1 mois, sans interruption de la production de spermatozoïdes, a été testé chez la souris.
Au total, on observe au cours des 5 dernières années un regain d’intérêt des laboratoires pharmaceutiques, start-up et de la recherche fondamentale, pour développer des méthodes de contraception masculines basées sur l’interruption réversible de la spermatogenèse, de la fonctionnalité des spermatozoïdes, ou de leur transit épididymaire. Pour rappel, l’acceptabilité des hommes et des femmes pour l’utilisation de telles méthodes comme contraception de couple sont démontrées depuis plus de 20 ans dans des études internationales et interculturelles d’envergure.
4- SAVE THE DATE – Congrès SALF Toulouse 2026
📅 4–5 juin 2026
📍 Centre d’Enseignement et de Congrès Pierre Paul Riquet – Toulouse

Le prochain congrès de la Société d’Andrologie de Langue Française aura lieu à Toulouse les 4 et 5 juin prochain. Il s’inscrit complètement dans la vision moderne de l’andrologie qui se préoccupe de la santé globale de l’homme, de l’enfance à l’âge adulte en croisant les disciplines : médecine et biologie de la reproduction, endocrinologie, urologie, imagerie, santé publique et sciences humaines. Des spécialistes français et européens viendront présenter les dernières avancées, donner leur vision et échanger avec vous. Sept domaines seront explorés :
1. Andrologie pédiatrique : méconnue mais incontournable.
L’ouverture du congrès par une session dédiée à l’andrologie pédiatrique rappelle avec force que la santé reproductive masculine s’inscrit dans un continuum développemental. Les conférences consacrées au développement embryonnaire, aux anomalies congénitales du tractus génital masculin et aux syndromes endocriniens pédiatriques soulignent l’importance du diagnostic et de la prise en charge précoces, tant pour la fertilité future que pour la santé générale à long terme des hommes. Le message : regardez les carnets de santé de vos patients.
2. Traitements hormonaux et fertilité : trancher les débats en cours.
La session dédiée aux traitements hormonaux reflète les enjeux actuels de la pratique clinique : optimisation du diagnostic des hypogonadismes, réévaluation critique des dosages de la testostérone, discussion nuancée de la sécurité des traitements androgéniques, place de thérapeutiques alternatives telles que la FSH ou le clomifène. Il est difficile mais nécessaire de trouver un équilibre entre les recommandations et la personnalisation de la prise en charge.
3. Vers une andrologie diagnostique de précision.
Les sessions d’actualités mettent en avant l’évolution rapide des outils diagnostiques et des concepts. L’apport de l’IRM dans le bilan d’infertilité, l’actualisation des recommandations sur le spermocytogramme, et surtout la thématique centrale de l’infertilité masculine comme miroir de la santé de l’homme traduisent un changement de paradigme : l’infertilité n’est plus envisagée comme un phénomène isolé, mais comme un marqueur précoce des vulnérabilités masculines.
4. Dimensions psycho-sexuelles et comportementales.
La session psycho-sexo constitue depuis longtemps un temps fort du congrès, en intégrant pleinement les addictions, la consultation de sexologie et la consultation d’annonce dans le champ de l’andrologie. Cette approche souligne la nécessité d’une prise en charge globale, centrée sur le patient et le couple, et reconnaît l’impact majeur des déterminants psychologiques et sociaux sur la fertilité et la santé sexuelle masculine.
5. Andrologie interventionnelle : contraception et chirurgie
La seconde journée aborde des thématiques à fort enjeu bioclinique : contraception masculine hormonale, conséquences de la varicocélectomie sur le spermogramme, enjeux des vasectomies et vaso-vasostomies. L’utilisation critique des méta-analyses en andrologie est devenue incontournable : c’est une preuve de la maturité scientifique du champ et de son ouverture vers des problématiques de santé publique et de décision médicale fondée sur les preuves.
6. Perspectives démographiques et sociétales
La conférence d’actualité consacrée aux perspectives françaises et européennes en matière de fertilité et de natalité replace notre discipline dans un contexte démographique et politique plus large, soulignant le rôle stratégique des andrologues dans les débats contemporains sur la reproduction, la prévention et la santé des populations.
7. Formation, transmission et intelligence collective
Dans l’ADN de la SALF depuis 40 ans : transmettre, former les jeunes andrologues et valoriser la relève scientifique. Les sessions prix de thèse, communications orales et posters sont un second temps fort du congrès. Cette année, deux sessions interactives seront proposées pour promouvoir une pédagogie clinique présentielle et renforcer l’ancrage pratique de notre congrès. Il s’agit de faire un contre-point aux webinaires présentés tout au long de l’année, appréciés certes mais sans laisser de temps à la convivialité et au partage d’expérience.
En conclusion, nous avons préparé (ou du moins essayé !) un programme scientifique qui croise les disciplines et met en avant les thématiques de l’andrologie moderne. Rejoignez-nous donc début juin dans la Ville rose : www.salf.fr !
Le CA de la SALF et le comité local d’organisation.
Conclusion de l’Édito
L’examen clinique systématique de la fertilité masculine reste encore trop rarement intégré à la pratique quotidienne, qu’il s’agisse de médecine générale ou de spécialités. La fertilité masculine ne peut pourtant plus être considérée comme un problème reproductif isolé, mais doit être pensée comme un volet à part entière de la santé de l’homme. Les données scientifiques accumulées montrent que l’infertilité masculine constitue un marqueur précoce de santé générale altérée, associée à des répercussions physiques, psychologiques, métaboliques, et parfois oncologiques, considérables.
La recherche clinique et fondamentale est, plus que jamais, indispensable pour documenter ces liens et faire évoluer nos pratiques vers une prise en charge vraiment intégrée. C’est dans cet esprit que nous vous donnons rendez‑vous au Congrès Annuel de la FFER – Montpellier 2026 : la session de la SALF consacrée à « Fertilité masculine : indice de la santé de l’homme » et l’atelier de la SALF dédié au réseau PREVENIR seront l’occasion de transformer ces constats en actions concrètes, sur le terrain. Venez partager vos expériences, confronter vos pratiques et construire, ensemble, une approche de la santé reproductive masculine plus ambitieuse, plus préventive et résolument fondée sur les données de la science.
Le CA de la SALF



